Fisiologi Elektrik Jantung
Aktivitas elektrik dalam keadaan normal berawal dari impuls yang dibentuk oleh pacemaker di
simpul SinoAtrial (SA) Signal listrik dari SA node mengalir melalui kedua atrium, menyebabkan
kedua atrium berkontraksi mengalirkan darah ke ventrikel. Kemudian signal listrik ini mengalir melalui
AV node lalu menuju ke berkas His dan terpisah menjadi dua melewati berkas kiri dan kanan dan
berakhir pada serabut Purkinye yang mengaktifkan serabut otot ventrikel. Ini menyebabkan kedua
ventrikel berkontraksi memompa darah keseluruh tubuh dan menghasilkan denyutan (pulse).
Pengaliran listrik yang teratur ini dari SA node ke AV node menyebabkan kontraksi teratur dari otot
jantung yang dikenal dengan sebutan denyut sinus (sinus beat).
Gambar1. Konduksi Listrik Jantung
Irama Sinus
Pada keadaan normal dan istirahat, jantung orang dewasa akan berdenyut secara teratur antara 60-100
detak/menit. Kecepatan dari denyut jantung ditentukan oleh kecepatan dari signal listrik yang berasal dari
pemacu jantung, SA node.
Dikatakan Bradikardi jika denyut jantung kurang dari 60x/menit dan takikardi jika lebih dari 100x/menit
setiap siklus terdiri dari gelombang P diikuti oleh komplek QRS dan T.
EKG Normal
Elektrokardiogram adalah rekaman potensial listrik yang timbul sebagai aktivitas oto jantung , yang dapat
direkam adalah potensial – potensial listrik yang timbul pada waktu otot-otot jantung berkontraksi.
Rekaman EKG biasanya dibuat pada kertas yang berjalan dengan kecepatan standar 25mm/ detik dan
defleksi 10mm sesuai potensial 1mV. Gambaran EKG normal terdiri dari :
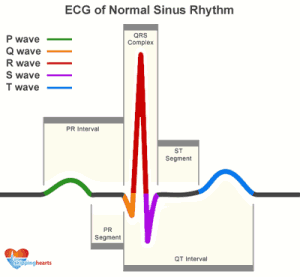
Gambar2. Gambaran EKG Normal
Gelombang P:
Normalnya:
- Tinggi tidak lebih dari 3 kotak kecil
- Lebar tidak lebih dari 3 kotak kecil/kurang dari 0,12 detik
- Positif kecuali di aVR
- Gelombang simetris
Kelainan Gelombang P:
- Pulmonal / Runcing: R
- Mitral / berlekuk lebar: LAH
PR interval
- normalnya 0,12-0,2 second.
- Jika memanjang berarti ada block jantung karena interval ini terbentuk saat aliran listrik jantung melewati berkas HIS.
Gelombang Q:
Normal:
- Lebar kurang dari 0,04 second
- Tinggi < 0,1 second
Patologis:
- Panjang gelombang Q > 1/3 R
- Ada QS pattern dengan gelombang R tidak ada.
- Adanya gelombang Q patologis ini menunjukkan adanya Old Miocard infark (OMI). Bila gelombang ini belum ada (tetapi sudah ada ST depresi) berarti iskemik belum lama terjadi (< 12 jam), masih ada KEMUNGKINAN diselamatkan.
Kompleks QRS:
- Merupakan hasil depolarisasi dari ventrikel kanan dan kiri .lama interval QRS adalah 0,07 -0,10 second
- Lebar jika aliran listrik berasal dari ventrikel atau terjadi blok cabang berkas
- Normal R/S =1 di lead V3 dan V4
- Rotasi menurut arah jarum jam menunjukkan penyakit paru kronik. Artinya gelombang QRS menjadi berbalik. Yang tadinya harus positif di V5 + V6 dan negatif di V1 dan V2 maka sekarang terjadi sebaliknya.
Segmen ST
Normalnya:
- Isoelektrik
- Di V1-V6 bisa naik 2 kotak kecil atau turun 0,05 kotak kecil.
Patologis:
- Elevasi: AMI atau perikarditis
- Depresi: Iskemia atau terjadi setelah pemakaian digoksin
Gelombang T
Normal
- Sama dengan gelombang P
- Dapat positif di lead I, II, V3-V6 dan negatif di VR
Patologis:
- Runcing: Hiperkalemia
- Tinggi lebih dari 2/3 R dan datar: Hipokalemia
- Inversi: bisa normal (di lead III, VR, V1, V2 dan V3 (pada orang kulit hitam) atau iskemia, infark, RVH dan LVH, emboli paru, Sindrom WPW, dan Block cabang berkas.
Gambar3. EKG dan Listrik Jantung.
Blok jantung:
- Derajat 1:
- satu gel P: satu Kompleks QRS interval PR > 0,2 Second.
- Derajat 2:
- Weckenbach: PR interval awalnya noramal dan makin lama makin panjang lalu tidak ada gelombang P, kemudian siklus berlanjut lagi.
- Mobitz 2: P timbul kadang-kadang
- Derajat 3 (total):
- QRS lebar, Frekuensi QRS < 50 kali/menit.
- P dan QRS tidak berhubungan.
- RBBB:
- QRS > 0,12 second,
- pola RSR’.
- R’ dominan di V1.
- LBBB:
- QRS > 0,12 second
- Pola M di lead V6
- Bifascular: Hemiblok anterior kiri (Axis kiri dengan S dalam pada sadapan II dan III) ditambah RBBB
Terkadang ketika merekam EKG terlihat gambaran gelombang P yang tidak jelas. Untuk membedakan ini dengan Fibrilasi Atrium dapat dilihat iramanya. Pada fibrilasi atrium irama sangat tidak teratur. Dan berbeda dengan Atrial Flutter atau atrial takikardi, pada Atrial Fibrilasi dijumpai garis dasar yang rata.
Untuk menilai EKG digunakan 2 jenis sadapan , yaitu sadapan ektermitas dan sadapan precordial
A. Sadapan Prekordial
B. Sadapan Ektermitas
Sistem 12 lead (sadapan) EKG
Jantung adalah organ tiga dimensi, sudah seharusnya aktivitas elektriknya pun harus dimengerti dalam tiga dimensi pula. Setiap sadapan elektroda memandang jantung dengan sudut tertentu dengan sensitivitas lebih tinggi dari sudut/bagian yang lain. Sadapan atau lebih dikenal dengan lead, adalah cara penempatan pasangan elektroda berkutub positif dan negatif pada tubuh pasien guna membaca sinyal-sinyal elektrik jantung. Semakin banyak sadapan, semakin banyak pula informasi yang dapat diperoleh Pada rekaman EKG modern, terdapat 12 sadapan elektroda yang terbagi menjadi enam buah sadapan pada bidang vertikal serta enam lainnya pada bidang horizontal.
Bidang Vertikal/Frontal :
a. Tiga buah bipolar standard leads atau sadapan Einthoven, yaitu Lead I, II, dan III. Sadapan ini merekam perbedaan potensial dari dua elektroda yang digambarkan sebagai sebuah segitiga sama sisi, segitiga Einthoven.
b. Tiga buah unipolar limb leads atau sadapan Wilson yang sering disebut juga sadapan unipolar ekstrimitas, yaitu Lead aVR, aVL, dan aVF. Sadapan ini merekam besar potensial listrik pada satu ekstrimitas, elektroda eksplorasi diletakkan pada ekstrimitas yang akan diukur.
Bidang Horizontal :
Enam buah unipolar chest leads atau sering disebut juga sadapan unipolar prekordial, yaitu lead V1, V2, V3, V4, V5, dan V6.
Gambar4. Sadapan Ekstermitas
Gambar 5. Contoh bentuk sinyal yang didapat dari 12 leads (sadapan) EKG normal
Kertas EKG
Terdapat 2 macam kotak dalam EKG yaitu kotak kecil dan kotak besar . Kotak kecil
dengan ukuran 1 mm x 1 mm atau 0,04 detik x 0,04 detik. Yang kedua yaitu kotak
sedang/besar dengan ukuran 5 mm x 5 mm atau 0,20 detik
Gambar 6. EKG paper
Interprestasi EKG terdiri dari :
1. Menghitung Frekuensi
1. Menghitung Frekuensi
Perkiraan Heart Rate (HR):
HR = 1500/interval R-R ( untuk kotak kecil )
HR= 300/Interval R-R ( untuk kotak besar )
2. Menilai Ritme
2. Menilai Ritme
Untuk mengetahui apakan iramanya sudah teratur atau tidak teratur yaitu dengan melihat interval R-R dan P-P.
Dikatakan regular jika intervalnya konsisten (jarak R-R sama dari satu siklus ke siklus lainnya.
Gambar7. Irama Yang Regular
3. Mengenali jenis irama sinus
Ada 5 jenis irama listrik jantung :
a. Irama sinus
Adalah irama denyut jantung yang pemacunya dominan oleh SA node .ciri utamanya adalah gelombang P diikuti QRS
Gambar8. Sinus Ritme
b. Irama Atrial
Adalah irama denyut jantung yang pemacu dominanya adalah sumber implus atrium.
Cirinya gelombang P berbeda dengan irama sinus . contoh pada atrial Fluter.
Gambar 9. Irama Atrial Pada Atrial Fluter (Jumlah gel.P banyak)
c. Irama Junctional
Irama denyut jantung yang pemacunya dominan pada nodus AV. Cirinya gelombang P hilang /inverse/ mundur.
Gambar10. Irama Junctional
d. Irama Ventrikuler
Irama jantung yang pemacunya dominan dari sumber implus ventrikel
Gambar11. Ventrikuler Ritme
4. Mengenal Zona Transisi
Zona transisi menunjukan posisi septum interventrikuler Zona transisi berada pada V3-V4 . normalnya gelombang QRS mengalami progresifitas dari lead V1-V6, gelombang R bertambah tinggi dan gelombang S bertambah pendek .
Zona transisi adalah area dimana panjang gelombang positip (R) dan negative (S) tampak relative sama.
Gambar 12. Transition Zone
5. Menilai Aksis Jantung
Jika lead 1
|
Dan lead aVF
|
Maka arah aksis
|
+
|
-
|
Deviasi kiri
|
+
|
+
|
Normal
|
-
|
+
|
Deviasi kanan
|
-
|
-
|
Deviasi kanan ekstrim
|
Gambar13. Aksis Jantung
Aritmia
Defenisi
Aritmia adalah pola dan/atau perubahan yang cepat dari denyut jantung normal. Jadi yang dapat didefenisikan sebagai aritmia adalah :
a. irama yang berasal dari bukan nodus SA
b. irama yang tidak teratur , meskipun berasal dari nodus SA, misalnya sinus aritmia
c. frekuensi kurang dari 60x/menit ( bradikardia) atau lebih dari 100x/menit ( takikardia)
d. terdapatnya hambatan implus supra atau intra ventricular.
Gejala Aritmia
Aritmia adalah pola dan/atau perubahan yang cepat dari denyut jantung normal. Beberapa pasien ada yang sama sekali tidak sadar adanya aritmia. Yang lain ada mengeluh tentang gejala-gejala termasuk palpitasi, perasaan lompatan atau getaran jantung, pusing, sesak napas atau nyeri dada.
Pada tachycardias dan bradycardias dapat terjadi kekurangan aliran darah ke otak, arteri koroner dan bagian tubuh lainnya. Aliran darah yang kurang ke otak dapat menyebabkan pusing atau hilang kesadaran atau pingsan(syncope). Suplai darah yang kurang ke arteri koroner menyebabkan angina. Suplai darah yang tidak memadai ke tubuh bagian lainnya menyebabkan letih dan sesak napas.
Etiologi
Penyebab aritmia disebabkan karena hal – hal yang mempengaruhi kelompok sel yang mengautomisasi dan sistem penghantarnya seperti :
a. Persyarapan outonom dan obat – obatan yang mempengaruhinya
b. Lingkungan seperti beratnya iskemia, Ph, dan kadar elektrolit dalam serum
c. Kelainan jantung seperti fibrosis dan sikatrik , infalamasi dan metabolic serta jaringan abnormal dalam jantung seperti amiloidosis.
d. Rangsangan dari luar jantung seperti pace maker.
Berbagai etiologi ini saling memberatkan , artinya bila ada hipertrofi jantung misalnya , lalu terjadi iskemia dan gangguan balans elektrolit maka aritmia akan lebih mudah timbul, dan mengontrolnya akan lebih sulit lagi.
Pada beberapa pasien, aritmia disebabkan oleh penyakit otot jantung, klep jantung atau arteri koroner. Pada pasien yang lainnya aritmia dapat hanya merefleksikan penyakit dari sistim listrik jantung dimana sisa jantung lainnya sehat. Penyebab aritmia lainnya termasuk obat-obatan, alkohol yang berlebihan, kadar hormon tiroid yang berlebihan, tingkat oksigen darah yang rendah, stres dan merokok.
Patofisiologi
Mekanisme aritmogenik dapat dibagi menjadi : ganguan pembentukan impuls dan gangguan konduksi
Gangguan pembentukan impuls
Gangguan ini dapat dibagi menjadi:
a. Kelainan automatisasi
pada keadaan normal, automatisasi (depolarisasi spontan) hanya terjadi pada nodus SA. Hal ini disebabkan karena impuls-impuls yang dicetuskan di nodus SA sedemikian cepatnya sehingga menekan proses automatisasi di sel lain.Apabila terjadi perubahan tonus susunan saraf pusat otonom atau karena suatu penyakit di Nodus SA sendiri maka dapat terjadi aritmia
b. Trigger automatisasi
dasar mekanisme trigger automatisasi ialah adanya early dan delayed after-depolarisation yaitu suatu voltase kecil yang timbul sesudah sebuah potensial aksi,apabila suatu ketika terjadi peningkatan tonus simpatis misalnya pada gagal jantung atau terjadi penghambatan aktivitas sodium-potassium-ATP-ase misalnya pada penggunaan digitalis, hipokalemia atau hipomagnesemia atau terjadi reperfusi jaringan miokard yang iskemik misalnya pada pemberian trombolitik maka keadaan-keadaan tersebut akan mnegubah voltase kecil ini mencapai nilai ambang potensial sehingga terbentuk sebuah potensial aksi prematur yang dinamakan “trigger impuls”. trigger impuls yang pertama dapat mencetuskan sebuah trigger impuls yang kedua kemudian yang ketiga dan seterusnya samapai terjadi suatu iramam takikardai.
Gangguan konduksi
a. Re-entry
Bilamana konduksi di dalah satu jalur tergaggu sebagai akibat iskemia atau masa refrakter, maka gelombang depolarisasi yang berjalan pada jalur tersebut akan berhenti, sedangkan gelombang pada jalur B tetap berjalan sepetisemual bahkan dapat berjalan secara retrograd masuk dan terhalang di jalur A. Apabila bebrapa saat kemudian terjadi penyembuhan pada jalur A atau masa refrakter sudah lewat maka gelombang depolarisasi dari ajlur B akan menemus rintangan jalur A dan kembali mengkatifkan jalur B sehingga terbentuk sebuah gerakan sirkuler atau reentri loop. Gelombang depolarisasi yang berjalan melingkar ini bertindak seagi generator yang secara terus-menerus mencetuskan impuls.
Reentr loop ini dapat berupa lingkaran besar melalui jalur tambahan yang disebut macroentrant atau microentrant.
b. Concealed conduction (konduksi yang tersembunyi)
impuls-impuls kecil pada janutng kadang-kadang dapat menghambat dan menganggu konduksi impuls utama. Keadaan ini disebut concealed conduction. Contoh concealed conduction ini ialah pada fibrilasi atrium, pada ekstrasistol ventrikel yang dikonduksi secara retrograd. Biasanya gangguan konduksi jantung ini tidak memiliki arti klinis yang penting.
c. Blok
Blok dapat terjadi di berbagai tempat pada sistem konduksi sehingga dapat dibagi menjadi blok SA (apabila hambatan konduksi pada perinodal zpne di nodus SA); blok AV (jika hambatan konduksi terjadi di jalur antara nodus SA sampai berkas His); blok cabang berkas (Bundle Branch Block=BBB) yang dapat terjadi di right bundle branch block atau left bundle branch block.
Klasifikasi
Berdasarkan Irama
a. Irama sinus
a. Irama sinus
Aritmia yang terjadi pada keadaan bradikardia atau takikardi atau sinus aresst.
b. Irama Atrial
Dibagi menjadi :
1. Atrial Flutter
Gambar17. Irama Atrial Pada Atrial Flutter (Jumlah gel.P banyak)
Gambaran terlihat baik pada sadapan II, III, dan aVF seperti gambaran gigi gergaji ,
kelaianan ini dapat terjadi pada kelainan katub mitral atau tricuspid, cor pulmonal akut
atau kronis , penyakit jantung koroner dan dapat juga akibat intoksikasi digitalis
2. Atrial Fibrilasi
Gambar 18. Atrial Fibrillation
Pada EKG terlihat gelombang yang sangat tidak teratur dan cepat sekali , mencapai 300
-500 kali permenit dan sering kali ditemukan pulsus deficit.
Pada atrial fibrillation beberapa signal listrik yang cepat dan kacau "menyala" dari
daerah-daerah yang berbeda di atria, dari pada hanya dari satu daerah pemacu jantung
di SA node. Signal-signal ini pada gilirannya menyebabkan kontraksi ventricle yang
cepat dan tidak beraturan. Penyebab-penyebab dari atrial fibrillation termasuk serangan
jantung, tekanan darah tinggi, gagal jantung, penyakit klep mitral (seperti mitral valve
prolapse), tiroid yang aktif berlebihan, gumpalan darah di paru (Pulmonary Embolism),
alkohol yang berlebihan, emphysema, dan radang dari lapisan jantung (pericarditis).
3. Atrial takikardi
Biasanya adalah paroksimal (PAT= paroxysmal atrial tachycardia ), disebut juga
takikardi supraventrikuler paroksimal, yaitu takikardai yang berasal dari atrium dan
nodus AV. Pada gambar terdapat ektrassistole yang berturut- turut.
Gambar 19. Atrial Tachycardia
4. Ekstrasistole atrial
Disebut juga Premature atrial beats. Hal ini timbul akibat impuls yang berasal dari atrium
timbul premature . kelainan ini biasanya tidak memiliki arti klinis penting dan biasanya
tidak butuh terapi.
Gambar 20. Ekstrasistole Atrial
c. Irama Junctional
Gambaran EKG menunjukan laju QRS antara 40 -60 permenit dengan irama biasanya
teratur , gelombag { biasanya terlihat negative disadapan II , III, aVF . Gelombang
P bisa mendahului atau tumpang tindih dengan QRS.
Biasanya disebabkan karena nodus SA kurang aktiv sehingga diambil alih
AV junctional ektrasistole
AV junctional takikardi paroksimal seperti PAT
AV junctional takikardi Non paroksimal
Irama Ventrikuler
1. Ventrikel Ekstra Sistole (VES)
Adalah gelombang ventrikel yang muncul tiba tiba pada gelombang sinus , ini muncul karena pace maker ventrikel tiba – tiba lebih kuat dari SA node dalam memproduksi listrik . jenis ini terdiri dari :
a. VES Uniform atau Unifokal
VES yang bentuknya serupa pada lead yang sama.
b. VES multiform
c. VES Begimini
Artinya setiap satu komplek normal diikuti oleh satu VES
d. VES trigemini
Artinya setiap dua komplek normal diikuti oleh satu VES
e. VES Couplet
Artinya setelah komplek normal , muncul 2 VES sekaligus , jika muncul lebih dari 2 sekaligus disebut Run of…
2. Ventrikular Takikardi (VT)
Pelepasan impuls yg cepat oleh fokus ektopic di Ventricel, yang ditandai oleh sederetan denyut Ventrikel. Terdapat 3 atau lebih komplek yang berasal dari ventrikel secara berurutan dengan laju lebih dari 100x/ menit. Pengaruhnya terhadap jantung adalah ventrikel yang berdenyut sangat cepat tanpa sempat mengosongkan dan mengisi darah secara sempurna, Akibatnya sirkulasi darah menjadi tidak cukup.
Gambar 21 Ventrikel Tachycardia
3. Ventrikel Fibrilasi (VF)
Adalah gambaran bergetarnya ventrikel , yang disebabkan karena begitu banyak tempat yang memunculkan implus, sehingga sel jantung tidak sempat berdepolarisasi dan repolarisasi sempurna. Disini sudah tidak terlihat gelombang P, QRS dan T. hal ini biasa terjadi pada iskemiaakut atau infrak miokard.
4. Ventrikel Flutter
Ventrikel Fluter adalah gambaran getaran ventrikel yang disebabkan oleh produksi sebuah pacemaker diventrikel dengan frekuensi 250 – 350 kali permenit. Gambaran yang muncul adalah gelombang berlekuk dan rapat.
Gangguan Konduksi
Gangguan konduksi adalah gangguan yang terjadi pada jaringan konduksi ( jalur listrik jantung ) sehingga listrik jantung tidak berjalan lancer atau berhenti di tengah jalan.terdiri :
1. Block SA node
Gangguan pada SA node menyebabkan block SA dan sinus Aresst.
Gangguan konduksi adalah gangguan yang terjadi pada jaringan konduksi ( jalur listrik jantung ) sehingga listrik jantung tidak berjalan lancer atau berhenti di tengah jalan.terdiri :
1. Block SA node
Gangguan pada SA node menyebabkan block SA dan sinus Aresst.
2. Gangguan AV Block
a. AV Block derajat 1
Umumnya disebabkan karena gangguan konduksi di proximal His bundle , sering terjadi pada intoksitas digitalis, peradangan , proses degenerasi maupun varian normal . Gambar yang muncul pada EKG adalah interval PR yang melebar > 0,22 detik dan interval PR tersebut kurang lebih sama disetiap gelombang
Gambar 22. First Degree AV Block
b. AV Block derajat II
Dibagi menjadi 2 tipe :
1. Mobitz tipe 1 ( wenckebach block)
Interval PR secara progresif bertambah panjang sampai suatu ketika implus dari atrium tidak sampai ke ventrikel dan denyut ventrikel ( gelombang QRS)tidak tampak , atau gelombang P tidak diikuti oleh QRS. Hal ini disebabkan karena tonus otot yang meningkat , keracunan digitalis atau iskemik .
Gambar 23. Secon degree AV Block tipe 1
2. Mobitz tipe 2
Interval PR tetap sama tetapi didapatkan denyut ventrikel yang berkurang. Dapat terjadi pada infrak miocard akut, miocarditis, dan proses degenerasi.
Gambar 24. Second degree AV Block tipe 2
c. AV Block derajat III
Disebut juga block jantung komplit , dimana implus dari atrium tidak bisa sampai pada ventrikel , sehingga ventrikel berdenyut sendiri karena implus yang berasal dari ventrikel sendiri .gambaran EKG memperlihatkan adanya gelombang P teratur dengan kecepatan 60 – 90 kali permenit , sedangkan komplek QRS hanya 40 – 60 kali permenit . hal ini disebabkan oleh infrak miocard akut, peradangan, dan proses degenerasi. Jika menentap diperlukan pemasangan pacu jantung.
Gambar 25. Third degree AV Block ( Total AV block)
3. Gangguan pada serabut HIS menyebabkan RBBB dan LBBB
Bundle Branch Block menunjukan adanya gangguan konduksi dicabang kanan atau kiri sistem konduksi , atau divisi anterior atau posterior cabang kiri. Dimana pada EKG ditemukan komplek QRS yang melebar lebih dari 0,11 detik disertai perubahan bentuk komplek QRS dan aksis QRS. Bila cabang kiri yang terkena disebut sebagai Left Bundle Branch Block (LBBB) dan jika kanan yang terkena disebut Right Bundle Branch Block (RBBB)
a. LBBB
Pada EKG akan terlihat bentuk rsR’ atau R di lead I, aVL, V5 dan V6 yang melebar. Gangguan konduksi ini dapat menyebabkan aksis bergeser ke kiri yang ekstrim, yang disebut sebagai left anterior hemiblock (jika gangguan dicabang anterior kiri ) dan left posterior hemiblock (jika gangguan dicabang posterior kiri )
Gambar 26. LBBB
b. RBBB
Pada EKG akan terlihat kompleks QRS yang melebar lebih dari 0,12 detik dan akan tambapk gambaran rsR’atau RSR’ di V1, V2 , sementara itu di I, aVL , V5 didapatkan S yang melebar karena depolarisasi ventrikel kanan yang terlambat.
Gambar 27. RBBB
Kelainan karena elektrolit
1. Hiperkalemia
Ditandai dengan PR memanjang , QT memendek, T tinggi .dapat berupa ventrikel aritmia (takikardi maupun fibrilasi)
Gambar 28. Gambaran EKG pada Hyperkalemia
2. Hipokalemia
Ditandai dengan ST Depresi , U tinggi (>1 mm) atau lebih tinggi dari T dan komplek QRS melebar.
Gambar 29. Gambaran EKG pada Hipokalemia
3. Hiperkalsemia
Ditandai denga QT memendek.
Gambar 30. Gambaran EKG pada Hiperkalsemia
4. Hipokalsemia
Ditandai denga QT memanjang.
Gambar 31. Gambaran EKG pada Hipokalsemia
Diagnosis dan terapi
Secara umum gejala aritmia dapat berupa palpitasi yang diakibatkan karena brandikardi atau takikardi , dimana gejala yang mungkin timbul pada bradikardi (denyut jantung <60 kali permenit) dan takikardi (denyut jantung >100 kali permenit) meliputi sesak nafas, nyeri dada, pusing , kesadaran menurun , lemah, hamper pingsan hingga pingsan. Tanda yang dapat terjadi meliputi hipotensi atau syok, edema paru , akral dingin dengan penurunan kondisi urin . tatalaksana yang dilakukan adalah
a. Pada Bradikardi
Dalam menghadapi pasien dengan bradikardi yang penting adalah menentukan apakah bradikardi sudah menimbulkan gejala dan tanda seperti diatas. Jika benar demikian usahakan untuk meningkatkan denyut jantung dengan langkah sebagai berikut :
- Segera pastikan tidak ada gangguan jalan nafas
- Berikan oksigen
- Pasang monitor EKG , tekanan darah dan oksimetri
- Pasang jalur IV line
Perhatikan EKG :
Jika EKG bukan AV block derajat II tipe 2 atau AV total / derajat 3 lakukan langkah sebagai berikut:
- Berikan sulfas Atropin 0,5 mg IV sambil perhatikan monitor EKG untuk melihat responpeningkatan denyut jantung, jika tidak ada ulangi lagi 0,5 mg (setiap 3 – 5 menit), sampai ada respon peningkatan denyut jantung atau dosis atropine telah mencapi 3 mg.
- Jika dosis suldaf atropine telah mencapai 3 mg dan belum terjadi peningkatan denyut jantung > 60x/menit, pertimbangkan pemberian obat yang lain seperti epinefrin 2 -10 microgram/ menit atau dopamine 2-10 microgram/kgBB/menit.
Jika gambaran EKG adalah block derajat II tipe 2 atau AV total / derajat 3 lakukan langkah sebagai berikut:
- Segera pasang pacu jantung transkutan sambil menunggu pemasangan pacu jantung tranvesa( Konsultasi ke dokter ahli jantung)
- Cari dan tangani penyebab yang dapat menyokong seperti hipoglikemia, hipokalemia, hipovolumia, asidosis, tamponade jantung, trauma.
b. Pada Takikardi
Dalam penanganan takikardi yang paling penting adalah menetukan apakah nadi teraba atau tidak .jika nadi teraba, tentukan apakah pasien stabi atau tidak stabil (terdapat syok , edem paru, hipotensi). Semua takikardi tidak Stabil harus segera di kardioversi kecuali sinus takikardi. Sinus takikardi adalah respon fisiologi untuk mempertahankan curah jantung.Jika terjadi gangguan hemodinamik (misalnya ada tanda- tanda syok) makaharus dicari penyebabnya , bukan dilakukan kardioversi pada sinus takikardinya.
Monitoring hasil EKG dan lakukan tatalaksana seperti pada alogaritma Bantuan
GAMBAR ALOGARITMA BHJL UNTUK TAKIKARDI
|
c. Tatalaksana Fibrilasi Ventrikel (VF)
Gambaran klilniknya adalah henti nafas dan henti jantung , dimana pada kondisi ini jantung hanya bergetar saja tidak mampu berkerja sebagai pompa, berarti terjadi kematian klinis yang dapat berlanjut menjadi kematian biologis . penderita biasanya sudah tidak sadar dan tidak ada respon saat dicek kesadarannya.
Tatalaksana fibrilasi ventrikel adalah sama dengan tatalaksana ventrikel takikardi tanpa nadi :
- Lakukan survey ABCD ( jika memungkinkan pasang intubasi trakea) dan lanjutkan RJP sambil menunggu alat listrik datang. ketika alat datang , pasang sadapan tanpa menghentikan RJP , lalu lihat irama.
- Bila terlihat gambaran VF , lakukan kejut listrik unsynchronized dengan energi 350 J( untuk monofasik ) atau 200 J ( untuk bifasik). Lakukan RJP selama 2 menit (5 siklus) setelah itu monitoring EKG. Bila masih VF , lakukan kejut listrik kedua ,RJP selama 2 menit (5 siklus), bila IV line telah terpasang beri Epinefrin1mg IV yang dapat diulangi setiap 3 – 5 menit. Obat alternative lain adalah lidokain 1-1,5 mg/kgbb dan amiodaron 300mg.
- lidokain dosis awal 1-1,5 mg/kgbb dan diikuti 0,5-0,75 mg / kgBB sampai maksimal dose 3 mgg/kgBB
2.7 Pemeriksaan Penunjang
Tes untuk aritmia termasuk EKG, 24-jam monitor ritme jantung (Holter) dan treadmill.
a. Tes EKG dalam keadaan istirahat
adalah perekaman yang singkat aktivitas listrik jantung, Tes EKG ini hanya berguna jika aritmia yang menyebabkan palpitasi terjadi waktu tes EKG ini diadakan. Sering tes EKG ini tidak dapat menangkap aritmia, maka monitor Holter diperlukan. Monitor 24 jam Holter adalah cassete tape yang dipakai pasien terus menerus ketika pasien mengerjakan pekerjaan sehari-hari. Pasien bersamaan membuat catatan harian dari palpitasi atau gejala lain selama periode perekaman ini.
Gejala palpitasi kemudian dapat dikorelasikan dengan adanya atau tidak adanya aritmia pada Holter tape. Jika kecurigaan adanya aritmia yang menyebabkan palpitasi juga masih belum bisa ditangkap oleh 24 jam monitor Holter, maka sebuah monitor kejadian yang kecil dipakai oleh pasien untuk waktu 1 sampai 2 minggu. Jika pasien mengalami palpitasi maka pasien akan menekan tombol merekam ritme jantung sebelum, selama dan sesudah periode ini. Kemudian rekaman ini dapat dievaluasi oleh dokter.
b. Treadmill
Pada beberapa pasien, treadmill digunakan untuk mendeteksi aritmia yang terjadi hanya pada keadaan berusaha keras. Treadmill adalah perekaman EKG yang terus berlangsung tanpa henti dari jantung ketika pasien sedang menjalankan tingkat latihan yang meningkat. Sebagai tambahan mendeteksi aritmia, treadmill juga adalah tes screening yang berguna untuk kehadiran dari penyempitan arteri koroner yang dapat membatasi suplai dari darah beroksigen ke otot jantung pada waktu tes treadmill.
c. Echocardiography
Alat ini menggunakan gelombang ultrasound untuk mendapatkan gambaran dari kamar-kamar jantung, klep jantung dan struktur sekitarnya. Echocardiography sangat berguna dalam mendeteksi penyakit klep jantung, seperti mitral valve prolapse, mitral stenosis dan aortic stenosis .
Echocardiography juga berguna dalam mengevaluasi besar ukuran dari kamar-kamar jantung, begitu juga dengan kesehatan dan kontraksi dari otot-otot ventricles. Kombinasi dari echocardiograpy dengan stress echocardiography adalah suatu tes screening yang akurat untuk penyakit arteri koroner yang signifikan. Bagian dari ventricle yang disuplai oleh pembuluh yang menyempit tidak akan berkontraksi sebaik sisa bagian lainnya selama latihan.
d. Cardiac catheterization (kateterisasi jantung) dengan angiography
Kadang cardiac catheterization (kateterisasi jantung) dengan angiography dilakukan untuk mendeteksi penyakit arteri koroner atau penyakit klep jantung yang dapat memicu aritmia. Arteri koroner mensuplai darah beroksigen dari aorta ke otot jantung. Selama prosedur ini, pipa (tube) plastik kecil yang berlubang dimasukkan dengan diawasi dengan x-ray dari pembuluh arteri di pangkal paha (groin) menuju ke mulut dari kedua arteri koroner utama yang terletak diatas aortic valve (klep aorta).
Zat kontras yang terbuat dari Iodine disuntikan kedalam arteri ketika gambar-ganbar x-ray direkam. Ini adalah tes yang akurat dalam mendeteksi, menggambarkan dan mendapatkan luas dan parahnya dari penyakit arteri koroner.
e. Uji Lab
Uji Laboratorium untuk kadar dari hormon tiroid, potasium, magnesium dan obat-obatan seperti digoxin. Hormon tiroid yang berlebihan dapat menyebabkan aritmia cepat, seperti atrial fibrillation. Kadar darah dari potasium dan magnesium yang rendah dapat menimbulkan aritmia. Keracunan digoxin (Lanoxin) dapat menyebabkan aritmia yang serius, seperti bradycardia dan ventricular tachycardias. Keracunan digoxin dapat diperburuk oleh kadar darah yang rendah dari potasium dan magnesium.
Tag :
EKG

.png)
.png)
.png)
.png)
.png)
.png)

.jpg)
.jpg)
.jpg)
.png)
.png)
.png)
.png)
.png)
.png)
.png)
.png)
.png)
.png)

















0 Komentar untuk "EKG Dasar"